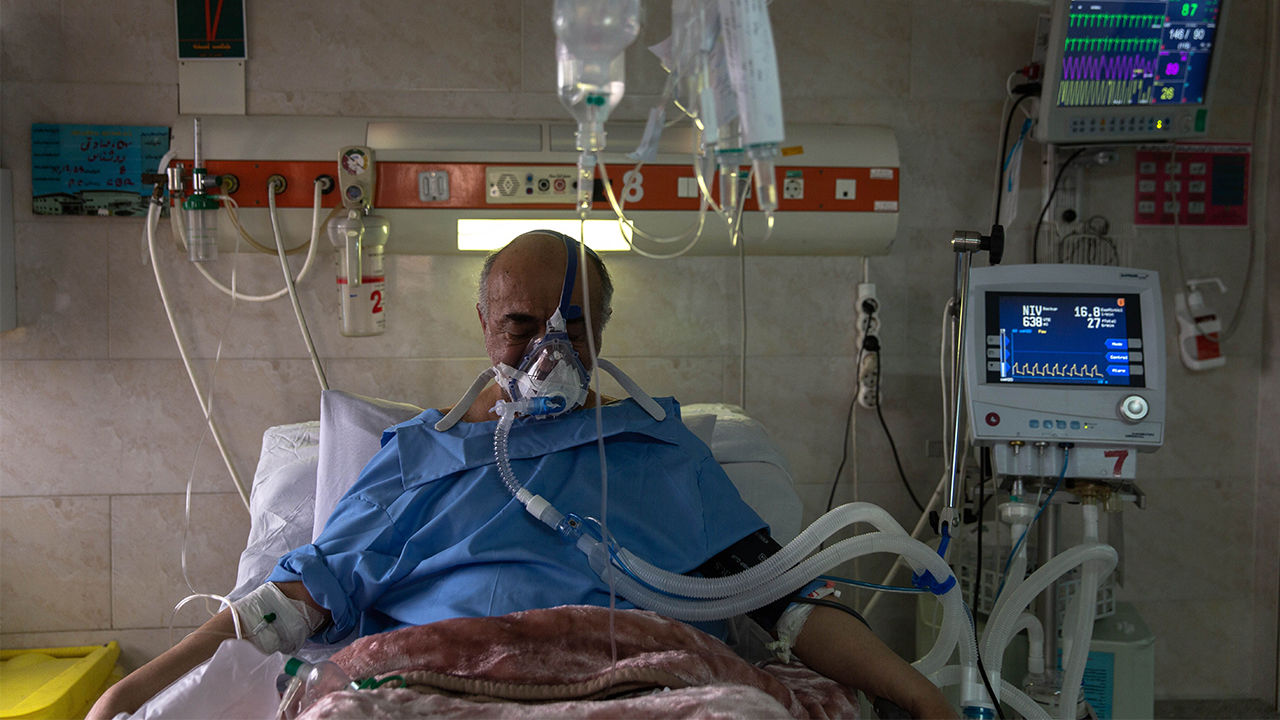
Para los sobrevivientes de COVID-19, vencer al virus es solo el comienzo
Los sobrevivientes de COVID-19 que pasaron tiempo en un respirador pueden estar en riesgo de discapacidad y enfermedad a largo plazo.
Los informes COVID-19 de Science cuentan con el respaldo del Centro Pulitzer.
Los próximos meses estarán llenos de sombrías actualizaciones sobre la propagación del nuevo coronavirus, pero también estarán llenos de hogares. Los pacientes hospitalizados con COVID-19 grave, algunos de los cuales han pasado semanas respirando con la ayuda de un ventilador mecánico, comenzarán a reanudar sus vidas. Es probable que muchos se ocupen de los efectos persistentes del virus y de los tratamientos de emergencia que les permitieron sobrevivir.
«El problema con el que nos enfrentaremos más en los próximos meses es cómo vamos a ayudar a estas personas a recuperarse», dice Lauren Ferrante, médico pulmonar y de cuidados críticos en la Facultad de Medicina de Yale. Las prácticas hospitalarias que mantienen a los pacientes lo más lúcidos y móviles posible, incluso en medio de su enfermedad, podrían mejorar sus probabilidades a largo plazo. Pero muchos médicos de la unidad de cuidados intensivos dicen que la tensión de la pandemia en los hospitales y la naturaleza infecciosa del virus están haciendo que sea difícil cumplir con algunas de esas prácticas.
Mientras que COVID-19 está enviando incluso a personas jóvenes y previamente sanas a la unidad de cuidados intensivos (UCI), los adultos mayores tienen un mayor riesgo de enfermedad grave y discapacidad a largo plazo, dice Sharon Inouye, geriatra de la escuela Hebrew SeniorLife Health de Harvard Medical School. sistema de cuidado. «Nos ha llevado mucho, mucho tiempo desarrollar [algunas] mejores prácticas para la atención geriátrica en el hospital y la UCI, y veo que todo eso se erosionó durante esta crisis».
El asalto inmediato de COVID-19 al cuerpo es extenso. Se dirige a los pulmones, pero la falta de oxígeno y la inflamación generalizada también pueden dañar los riñones, el hígado, el corazón, el cerebro y otros órganos. Aunque es demasiado pronto para decir qué discapacidades duraderas enfrentarán los sobrevivientes de COVID-19, las pistas provienen de estudios de neumonía grave, una infección que inflama los alvéolos pulmonares, como lo hace COVID-19. Algunas de estas infecciones progresan al síndrome de dificultad respiratoria aguda (SDRA), en el cual esos sacos se llenan de líquido. Esa condición a veces conduce a cicatrices que pueden causar problemas respiratorios a largo plazo, dice Ferrante, pero los estudios muestran que la mayoría de los pacientes con SDRA finalmente recuperan su función pulmonar.
Después de cualquier caso grave de neumonía, una combinación de enfermedades crónicas subyacentes y una inflamación prolongada parece aumentar el riesgo de enfermedades futuras, como ataque cardíaco, accidente cerebrovascular y enfermedad renal, dice Sachin Yende, epidemióloga y médico de cuidados críticos de la Universidad de Pittsburgh. Centro Médico. Su equipo informó en 2015, por ejemplo, que las personas hospitalizadas por neumonía tienen un riesgo de enfermedad cardíaca aproximadamente cuatro veces mayor que el de los controles de la misma edad en el año posterior a su liberación, y aproximadamente 1.5 veces mayor en cada uno de los próximos 9 años. COVID-19 podría provocar «un gran aumento en este tipo de eventos», dice.
Los pacientes que pasan tiempo en una UCI, independientemente de la enfermedad que los haya colocado allí, también son propensos a un conjunto de problemas de salud física, cognitiva y mental después de salir conocido como síndrome de cuidados intensivos posteriores. El nuevo coronavirus podría poner a los sobrevivientes de la UCI en un riesgo particular de algunos de estos problemas, dice Dale Needham, médico de cuidados críticos de la Facultad de Medicina de la Universidad Johns Hopkins. Una razón es la lesión pulmonar excepcionalmente grave que puede causar, lo que lleva a muchos pacientes a pasar períodos prolongados en un ventilador bajo sedación profunda. Needham estima que un paciente con SDRA causado por otras enfermedades puede confiar en este soporte vital durante 7 a 10 días, pero algunos pacientes con coronavirus requieren más de 2 semanas.
Muchos pacientes con COVID-19 que necesitan un ventilador nunca se recuperan. Aunque las tasas de supervivencia varían según los estudios y los países, un informe del Centro Nacional de Auditoría e Investigación de Cuidados Intensivos de Londres encontró que el 67% de los pacientes reportados con COVID-19 de Inglaterra, Gales e Irlanda del Norte que recibieron «soporte respiratorio avanzado» murieron. Un estudio en un grupo de pacientes más pequeño en China encontró que solo el 14% sobrevivió después de usar un ventilador.
Los que sobreviven durante un período prolongado con un ventilador son propensos a la atrofia muscular y la debilidad. Mantener en movimiento a un paciente gravemente enfermo —alzando los brazos y las piernas, y eventualmente ayudándolo a sentarse, pararse y caminar— puede reducir esa debilidad y sacarlo del respirador más rápido. Pero debido a que el SARS-CoV-2 es tan infeccioso, traer especialistas en rehabilitación a las habitaciones de los pacientes puede ser un desafío, dice Needham.
En la UCI de Needham en Johns Hopkins, estos especialistas están usando equipo de protección para ayudar a las personas con ventiladores a mantenerse en movimiento. Pero Ferrante dice que en muchos hospitales importantes, incluido el suyo, la escasez de dicho equipo ha mantenido a los fisioterapeutas alejados de los pacientes con COVID-19. E incluso cuando las personas están lo suficientemente bien como para abandonar la UCI o el hospital, muchas aún tienen el virus, dice, y pueden tener que esperar hasta que no sean contagiosas para recibir atención en el hogar o visitar un centro de rehabilitación.
Otro riesgo para los pacientes hospitalizados es el delirio, un estado de pensamiento confuso que puede conducir a deficiencias cognitivas a largo plazo, como déficit de memoria. «Lo que estamos encontrando en COVID es que hay una tonelada de delirio», dice E. Wesley Ely, neumólogo y médico de cuidados críticos en la Universidad de Vanderbilt, cuyo equipo se está preparando para publicar esos hallazgos. El virus en sí es en parte el culpable, dice Ely. Sospecha que este coronavirus, como los que causan el síndrome respiratorio agudo severo (SRAS) y el síndrome respiratorio del Medio Oriente, puede infiltrarse directamente y dañar el cerebro. Y la inflamación en todo el cuerpo causada por el virus también puede limitar el flujo sanguíneo al cerebro y matar las células cerebrales.
Para empeorar las cosas, los médicos suelen recetar medicamentos sedantes para suprimir la tos violenta y ayudar a los pacientes a tolerar la angustia y la incomodidad de un tubo de respiración. Pero estos medicamentos pueden aumentar el riesgo de delirio, dice Ely. Y a medida que los hospitales se quedan sin los sedantes más utilizados, recurren a las benzodiazepinas, una clase de medicamentos que pueden causar «delirio intenso y prolongado», dice.
En los últimos 20 años, Ely y sus colegas han desarrollado una lista de verificación, ahora adoptada por muchas UCI, para mejorar la atención y los resultados del paciente. Entre sus prioridades: una interrupción diaria de narcóticos y sedantes más una disminución de la presión del ventilador para evaluar si los pacientes pueden despertarse, respirar y tolerar el ventilador sin medicamentos. (Si no pueden, se insta a los médicos a reiniciar estos medicamentos con una dosis más baja). Pero la práctica requiere un control minucioso, y en las UCI sobrecargadas por COVID-19, «Creo que eso se está omitiendo», dice Ely. «Todo el mundo está tratando de hacer lo mejor», señala. «Pero no descartemos todas las cosas que hemos aprendido en los últimos 20 años».
La amenaza de infección ha limitado las interacciones de cabecera que pueden ayudar a los pacientes a mantener la calma y reducir la necesidad de medicamentos inductores del delirio. “Si pudieras diseñar un sistema que sea malo para la forma en que cuidas a los adultos mayores, lograrías que nadie pudiera entrar en la habitación, y no se permitiría a la familia visitarlo, y … todos tienen que entrar máscaras faciales y todas vestidas, por lo que son completamente aterradoras «, dice Inouye. Los médicos necesitan sedar y restringir a los pacientes agitados para evitar que se saquen sus tubos intravenosos o respiratorios, dice ella. «Y, sin embargo, me pregunto, ¿podríamos tomar 2 minutos para tratar de calmarlos, para tener a alguien allí con guantes y máscaras, para sostener su mano y acariciar su brazo?»
Los primeros informes de las UCI que luchan contra COVID-19 sugirieron que los pacientes deberían ser sometidos a ventiladores temprano en el curso de la enfermedad, dice C. Terri Hough, médico de cuidados críticos pulmonares de la Universidad de Washington, Seattle. «Ese fue nuestro enfoque aquí para nuestro primer puñado de pacientes». Parte de la lógica era que una alternativa menos invasiva (administrar un alto flujo de oxígeno a la nariz) podría enviar las partículas virales del paciente al aire circundante, aumentando el riesgo de infectar a otros. Y si un paciente declina rápidamente, los médicos se verán obligados a realizar una intubación de emergencia más riesgosa. Pero el equipo de Hough «rápidamente se preocupó por todas las desventajas de la ventilación temprana», dice ella. Ella y sus colegas ahora están tratando de separar subtipos de insuficiencia respiratoria en pacientes con coronavirus para ayudarlos a decidir qué pacientes necesitan ventiladores y cuándo. «A medida que aprendemos los rostros de la enfermedad, vemos que nuestras prácticas cambian», dice ella. «Si ponemos a más personas en ventiladores de los que quizás necesitemos, eso ciertamente afectará la salud de la población después de la recuperación».
Las bajas probabilidades de supervivencia y el potencial de complicaciones a largo plazo obligan a mantener conversaciones difíciles para pacientes mayores, familias y médicos. «Al principio estaba realmente molesto cuando escuché sobre el racionamiento de ventiladores de adultos mayores», dice Inouye. Pero cuando COVID-19 estalló en las instalaciones de vivienda asistida de su madre de 91 años, ella y su hermana hicieron planes para decirle al personal del hospital que si su madre se enfermaba, no quería que la mantuvieran en un respirador cuando la esperanza de La recuperación fue leve. (La instalación ha pasado 14 días sin un nuevo caso de coronavirus).
“Debido a la toma de decisiones sobre el caso de mi madre, y al darme cuenta de cuán escasos son los ventiladores, creo que tenemos que tomarlo uno a uno, tenemos que ir por lo que los deseos de esa persona son y cuáles son los de su familia. los deseos son «, dice ella.
Mientras los hospitales luchan contra el aumento actual de casos, los investigadores también están tratando de mirar hacia el futuro. El equipo de Ely está probando un programa de rehabilitación basado en tabletas para personas que tienen un deterioro cognitivo después de ser hospitalizados por una enfermedad crítica, que él describe como «Sudoku y Scrabble con esteroides». El equipo de Yende está probando un enfoque de atención para pacientes con neumonía y sepsis alta que incluye monitorearlos usando computadoras y teléfonos inteligentes y visitarlos en casa o tratarlos de forma remota con la esperanza de evitar el reingreso al hospital.
Otros se están preparando para un aumento de los problemas de salud mental, entre ellos la ansiedad, la depresión y el trastorno de estrés postraumático después del estrés psicológico de una enfermedad grave. Un estudio de personas hospitalizadas por SARS encontró que más de un tercio tenía síntomas moderados a severos de depresión y ansiedad 1 año después. Hough y sus colaboradores están probando una aplicación móvil que promueve la atención plena y las habilidades de afrontamiento en las personas que abandonan el hospital.
La emergencia global podría conducir a un sistema de apoyo más fuerte para los sobrevivientes de cualquier enfermedad crítica, dice Hough. «Esta actitud de que estamos todos juntos en torno al coronavirus puede proporcionar esperanza que antes no existía».
Fuente : Revista Science

